|
|
Pneumonie
Es gibt zwei Gruppen - ambulant erworbene Pneumonien (community acquired) und nosokomiale (hospital acquired).
Pathophysiologie.
Es gibt 4 Ansteckungswege:
1). Direkte Ausbreitung einer Infektion vom Mediastinum.
2). Hämatogen - von z.B. Trikuspidalklappe. - Staphylococcus aureus.
3). Inhalation von Bakterien. - Mycoplasma pneumoniae, Clamydophila pneumoniae, Legionella pneumophila, Clamidophila psittaci.
4). Aspiration vom oropharyngealen Inhalt. - Streptococcus pneumoniae, Haemophilus influenzae, GN Bacilli, Anaeroben.
Die letzten zwei mechanismen sind die häufigsten.
Inhalation.
Die Partikel größer 10 �m werde durch Nasenschleim gefangen, nur die
Partikel kleiner 5 �m erreichen Alveolen. Jede partikel kann 1 bi 100
MO tragen. Mycoplasma, Clamydophila sind kleine Bakterien und werden
leicht so übertagen. In den Alveolen werden sie von Makrophagen
phagozytiert. Falls sie dem Angriff ausweichen, dann entwickelt sich
eine Pneumonie.
Aspiration.
So werden größere MO übertragen. Im Wachzustand passiert keine
Aspiraation, beim Schlafen aspirieren 50% der gesunden Menschen kleine
Portionen. 1 ml oropharyngealen Inhalt enthält 10-100 Millionen
Bakterien. Bei periodontalen Krankheiten um 1000 mal höher. Im
Normalzustand gibt es im Rachen schwach virulente MO. Fibronectin
verhindert die Adhesion von GN-Bakterien. Die Menge von Fibronectin
nimmt bei Alkoholismus, Diabetes ab und der Rachen wird mit GN-Kokken
kolonisiert.
Nosokomiale Pneumonie entwickelt sich nach Aspiration, außer Legionella
Pneumonie (Inhalation). Ambulant erworbene - sowohl bei Aspiration, als
auch bei Inhalation.
Pathologie.
Man unterscheidet Lobarpneumonie, Bronchopneumonie und interstitielle Pneumonie.
Lobarpneumonie wird durch Infiltration der Alveolen mit Neutrophilen
gekennzeichnet. Sie ist charakteristisch für S. pneumoniea, H.
influenzae, Klebsiella.
Bronchopneumonie - eitriges Exsudat in den Bronchiolen. Staph. aureus, P. aeruginosa, E. coli.
Interstitielle Pneumonie - Ödem des Alveolarseptums. M. pneumoniae.
Epidemiologische Befunde, Klinik, Labor, Rö-Bild helfen in der identifiezierung des keimes und AB-Therapie.
Epidemiologische Befunde.
Die Patienten mit bestimmten Erkrankungen haben die Prädisposition für bestimmte Bakterien.
Risikofaktoren
|
Bakterien
|
COPD
|
Hämophilus influenzae, Streptococcus pneumoniae
|
Diabetes, Alkohol
|
Legionellen, Pneumokokken, GN
|
Venenkatheter
|
Staph. aureus, Staph. epidermidis
|
Immunschwäche (nach HTx)
|
Pneumokokken, Mykoplasmen, Hämophilus
|
Leukämie, Lymphome
|
Nokardien
|
| Granulozytopenie (Granulozyten < 1000/�l)
|
Staph. aureus, P. aeruginosa
|
nach Influenza
|
Staph. aureus
|
HIV
|
S. pneumoniae, H. influenzae, S. aureus
|
Ein Abszess bei Alkoholikern wird durch Anaeroben verursacht, bei Drogenabusus - Staphylococcus.
Kortikosteroiden erhöhen das Risiko für S. aureus, Nocardia, Legionella, Aspergillus.
Patienten mit AB-Therapie haben ein erhöhtes Risiko für GN-Bacilli und P. aeruginosa.
Erreger einer nosokomialen Pneumonie.
Nosokomiale Pneumonie im Gegensatz zur ambulant erworbenen
Pneumonie wird häufig durch GN Keime und Anaerobier (Pseudomonas,
Enterobacter, Klebsilella, E. coli) verursacht.
Nosokomiale Pneumonie wird verursacht durch MRSA, enterischer GN Keime, P. aeruginosa, Acinetobacter baumanii.
Nosokomiale Pneumonie in den ersten 5 Tagen nach Hospitalisation wird
durch "community"-Flora verursacht - S. pneumoniae, S. aureus, H.
influenzae. Nach 5 Tagen - "hospital"-Flora - GN-Bacilli, P.
aeruginosa, MRSA.
Typische und atypische Pneumonie.
Eine typische Pneumonie hat plötzlichen Anfang, produktiven Husten,
pleurale Schmerzen, Schüttelfrost, Leukozytose, röntgenologische
Befunde. Erreger - S. pneumoniae, K. pneumoniae, H. influenzae.
Eine atypische Pneumonie hat einen einschleichenden Anfang,
nichtproduktiven Husten, normale Leukozytenzahl und wird durch M.
pneumoniae, Clamidophilia, Viren verursacht.
Aber die Studien zeigten, das ist zu unspezifisch und viele Leitlinien
gliedern nicht auf typische und atypische pneumonie in Wahl der
empirischen AB-Therapie.
Direkter Keimnachweis
1). Trachealsekretuntersuchung.
- Gramfärbung - man kann z.B. Streptococcus pneumonie sehen, aber keine atypische Erreger.
- der Stellenwert liegt mit 10(5)-10(6) CFU/ml (colony forming units).
- Sputumkultur
- PCR - für Mykobakterien, Pneumocystis jirovecii, Viren, Aspergillus, Legionellen verfügbar.
2). Blutkultur. Niedrige Sensitivität.
3). Serologie. Z.B. IgM-Anstieg bei Mykoplasma pneumonie.
Verschiedene Verschattungsmuster einer Pneumonie:
1). Lappenpneumonie (Lobärpneumonie) - z.B. Pneumokokken. Man sieht oft ein positives Bronchogramm.
2). Lobuläre Pneumonie - z.B. Staph. aureus. Eine fleckig konfluirende Pneumonie ohne Luftbronchogramm.
3). Interstitielle Pneumonie - z.B. Pneumocystis jirovecii, Viruspneumonie) - bilaterale kleinförmige Verdickung.
Charakteristische Befunde bei bestimmten Erregern.
1). Streptococcus pneumonie - 1). Lappenpneumonie 2). positives Bronchogramm.
2). Klebsiella pneumonie - 1). Volumenzunahme (Vorwolbung des interlobiums). 2). 70% Erguss.
3). Staphylokokken - 1). Bronchopneumonie 2). häufig Kaverne.
4). Pseudomonas - 1). Nekrosen und Kavitation ist häufig.
5). Mykoplasma pneumonie. Tree-in-bud Zeichen. Dieses Zeichen ist bei jeder Pneumonie zu sehen.
6). Pilzinfektionen - 1). bilateral 2). fleckig.
7). Aspergillus - Hallo. Aspergillus und Candida sind nicht zu unterscheiden.
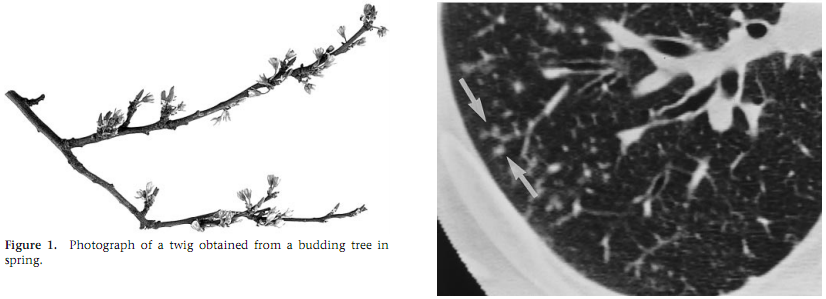
Fig. Tree-in-bud Zeichen.
Differenziladiagnosen einer Pneumonie.
1). Lungenödem. Man kann eine Stauung sehen, Veränderungen innerhalb von wenigen Stunden.
2). Atelektase. Es gibt Zeichen der Volumenreduktion. Veränderungen nach Bronchoskopie.
3). ARDS - klinische Diagnose PaO2/FiO2<200 mm Hg
Therapie.
2 Schlüsselfragen:
1). Hospitalization?
2). AB-Therapie
Es gibt mehrere Skalen des Schweregrades, die zeigen, ob der Patient hospitalisiert werden muss oder nicht.
AB-Therapie.
Ambulant erworbene Pneumonie.
60% - S. pneumonie.
British Thoracic Society:
Primary: Amoxicillin
Alternatives: Erythromycin, Clarithromycin.
American Thoracic Society:
No comorbidies: Advanced macrolide or doxycycline
Comorbidies: beta-lactam + macrolide or doxicycline, of fluoroquinolone alone.
Nosokomiale Pneumonie.
Nosokomiale Pneumonie - 48 St oder später nach Hospitalisation.
VAP - ventilator-associated pneumonia - 48 St oder später nach Intubation.
AB - beta-lactam agents, oft in Kombination mit Aminoglikoside oder Vancomycin.
Bei Aspiration - AB gegen Anaeroben ist empfohlen (Metronidazole, Clindamycin).
Guidelines of American Thoracic Society - HAP in adults. (link)
2-5 days in Hospital
Mild to moderate pneumonia
Severe pneumonia + "low-risk"
|
Enterobacteriacae, S. pneumoniae, H. influenzae, Methicillin-sensitive S. aureus
|
Piperacillin/Tazobactam or Ceftriaxone or Fluorquinolone (Levofloxacin, Moxifloxacin)
|
> 5 days in hospital
Mild to moderate Pneumonia
|
as above
|
as above
|
> 5 days in hospital
Severe HAP + "low risk"
|
Pseudomonas aeruginosa, Enterobacter, Acinetobacter
|
Carbapenem or Tazobac or Cefipime
|
> 2 days
Severe HAP + "high risk"
|
as above
|
as above
|
Aspiration
|
Anaerobes
|
Clindamycin, beta-lacam/beta-lactamase inhibitor, beta-lactam+ metronidazole
|
MRSA
|
MRSA
|
Vancomycin or Gentamycin
|
Prolonged ICU stay
|
Pseudomonas aeruginosa
|
Imipenem + aminoglikoside, Carbapenem + aminoglikoside
|
Endemicity and either impaired cell-mediated immunity or failure to respond to antibiotics
|
Legionella
|
Azithromicin, Ciprofloxacin
|
Streptococcus pneumoniae (pneumococcal pneumonia)
Die häufigste Ursache der ambulant erworbener Pneumonie, die eine Hospitalisation braucht.
Oft nach Influenza Verus.
Klassisches klinisches Bild - Schüttelfrost, Fieber, Husten mit Sputum, Luftnot.
Blut - Leukozytose 15-20 000. Einige Patienten ziegen erhähte Leberwerte und Bilirubin.
Röntgenologie - Lobarpneumonie oder Bronchopneumonie.
Microbiologie. Diplokokki. Es überlebt im Sputum nur in 50% der Fälle. BK positiv in 10-30%.
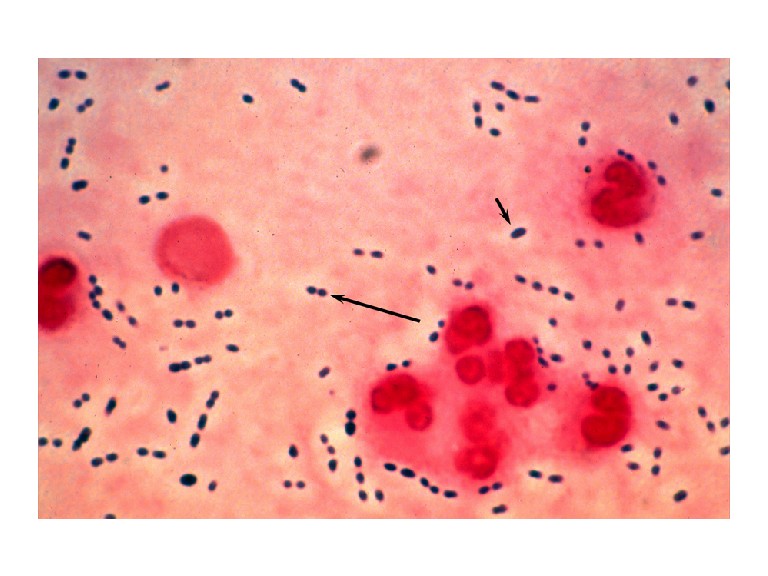
Therapie - Penicillin G, Amoxicillin, Ceftriaxone. Alternative - Cephalosporine, Makrolide (Azithromicin).
Es gibt Penicillin-sensitive (MIC < 2,0 �g/ml) und resistente (MIC > 2,0 �g/ml) Streptokokken.
Die Resitenz ist wegen der veränderten Penicillin-bindenden Proteinen und nicht wegen ß-Lactamasen.
Ceftriaxon ist aktiv in 90% der Fälle.
Guidelines empfehlen eine pneumococcal pneuumonie empirisch behandelt
mit Ceftriaxone oder Levofloxacine. Wenn die Resistenz ist
festgestellt, dann mit Penicillin (sensible).
Prophylaxe. Polysaccharide pneumococcal vaccine.
Andere Streptokokken.
Streptococcus pyogenes (group
A beta-hemolytic streptococcus). Etwa 20% Menschen sind Träger von S.
pyogenes. Eine Pneumonie entwickelt sich in Winter/Frühling, nach
Influenza, bei Alkoholabusus, hohem Alter, DM, Cancer, HIV.
Klinik. Plötzlicher Anfang mit Schüttelfrost, Fieber, Husten mit Blut, pleurische Schmerzen. Oft Pleuraergüsse.
Leukos 20-30 000.
Therapie - Penicillin G (4-8 Millionen Units daily).
Haemophilus influenzae
H. influenzae ist der dritte häufigste Erreger einer ambulant erworbenen Pneumonie, die eine Hospitalisation braucht.
Risikofaktoren - COPD, Cancer, HIV, Alkoholismus.
Übertragung - aerogen.
Klinik ist gleich wie bei den anderen bakteriellen Pneumonien.
Röntgen - Bronchopneumonie.
Micro ist schwierig. Bei Gramm-Färbung sind sie klein und werden oft übergesehen. Kulturen sind nur in 50% der Fälle positiv.
Therapie. Cephalosporine der dritter Generation (Cefuroxime).
Alternative - Azithromicin, Clarythromycin. 50% H. influenzae sind
resistent zu Ampicillin.
Mycoplasma pneumoniae
Mycoplasma pneumoniae verursacht eine ambulant erworbene Pneumonie
(37%). Die Patienten brauchen in den meisten Fällen keine
Hospitalisation. Eine Pneumonie entwickelt sich häufig bei Kindern.
Übertragung - aerosol.
Klinik. Die Pneumonie entwickelt sich langsam, fängt an oft mit Myalgien und Kopfschmerzen, dann kommt nichtproduktiver Husten.
Blut - leichte Leukozytose.
Rö - interstitielle Pneumonie.
Micro - DNA.
M. pneumoniae ist oft selbst limitierend.
Thearpie - Tetracycline, Makrolide, Fluorquinolone.
Clamydophila pneumoniae (Clamydia pneumoniae)
Chlamydophila pneumonia ist der zweithäufigste Erreger der ambulant erworbenen Pneumonie, die Hospitalisation braucht.
Übertragung - aerosol.
Klinik - Fieber und nichtproduktiver Husten.
Rö - unspezifische Infiltrate.
Micro. Tissue culture.
Therapie - Macrolide, Tetracycline 2 Wochen.
Staphylococcus aureus
Staphylococcus aureus verursacht eine ambulant erworbene Pneumonie in 5% und nosokomial 30%.
2 Übertragungen - 1). Hämatogen 2) Aspiration.
Klinik. Fieber, Husten mit eitrigem Sekret.
Rö - zentrale Infiltrate (Aspiration) oder multifokale Infiltrate (hämatogen).
Leukozytose.
Gramfärbung - viele Kokken.
Blutkulturen sind positiv bei hämatogener Übertragung.
Therapie. Methicillin-sensible S. aureus - Oxacillin 8-12 g/Tag 14-21 Tagen. Alternativ - Vancomycin, Linezolid.
MRSA - Vancomycin, Linezolid, Daptomycin.
GN Bacillen - Enterobacteriaceae + Pseudomonadaceae Familien.
Enterobacteriaceae
Sie verursachen vor allem eine nosokomiale Pneumonie. Die Pneumonie
entwickelt sich bei einer Aspiration der oropharyngealen Flora. Sehr
selten hämatogen.
40-45% der nosokomialen Pneumonie werden durch folgende Keime verursacht:
- Escherichia
- Klebsiella
- Proteus
- Morganella
- Enterobacter
- Providencia
- Serratia
- Salmonella
- Citrobacter
Klinik. Plötzlicher Beginn mit Dyspnoe, Schütterfrost, Fieber ist charakteristisch.
Bei Serratia ist das Sputum rot (Pseudohämoptysis).
Rö - bilaterale Infiltrate im unteren Lungenfeld.
Micro. GN Stäbchen.
Die Letalität ist sehr hoch - 25-50%.
Therapie.
Viele Enterobacteriaceae sind resistent zu der dritten Generation Cephalosporinen und Piperacillin. (Keine CP III . Generation).
Imipenem und Meropenem + Aminoglikoside (Amikacin) sind aktiv.
Monotherapie - bei Immunokompetenten Patienten mit leichtem Verlauf. Tazobac, Carbapenem oder Fluorquinolon.
Two-drug regime - broad spectrum beta lactame (Imipenme) + Aminoglikoside.
Dauer - 2-3 Wochen.
Pseudomonas aeruginosa.
P. aeruginosa ist die häufigste Ursache einer nosokomialen Pneumonie, besonders VAP.
Related organisms - Stenotrophomonas maltophilia, Burkholderia cepacia.
Klinik. Leukozytose ist sehr selten.
Rö - bilaterale Infiltrate im unteren Lungenfeldern.
Micro. Gramfärbung - GN-Bacilli.
Therapie. 2 AB:
- Aminoglykoside (Amikacin)
- antipseudomonal ß-Lactam - Imipenem, Meropenem, Piperacillin, Ceftazidime.
Multiply resistant Pseudomaonas brauchen Therapie mit Polymyxin.
Dauer - 2-3 Wochen.
Stenotrophomonas maltophilia - ist resistent zu Aminoglykoside, Carbapenemen, Ceftriaxone.
Therapie - Kombination trimethoprim/sulfamethoxazole und ticarcillin/clavulanate.
Acinetobacter baumanii.
Es verursacht ambulant erworbene und nsokomiale Pneumonie.
Klinik - Dyspnoe, Husten, Sputum. Leukopenie.
Therapie - Kombination Aminoglykoside + Antipseudomonal Penicillin.
Legionella.
Die Keime wohnen in Wasser. Es gibt 40 Spezien, Legionella pneumophila ist die häufigste.
Klinik. Kopfschmerzen, Muskelschmerzen sind häufig. Viele Patienten
klagen über pleurale Schmerzen. Auch können gastrointestinale Symptome
(Übelkeit, Durchfall) auftreten.
Fieber bis 40 C.
25 % haben kein Sputum.
Micro. Anzucht. Sensivität 10%. Transtracheales Aspirat oder Lungenbiopsie - 80-100%.
Urin - Antigen. Sensivität 60-80%.
Antikörper.
Therapie.
Azithromycin oder Fluorquinolone + Rifampicin.
Anaeroben.
Eine Pneumonie wegen der Anaeroben entwickelt sich nach einer Aspiration.
Mendelson's syndrome -- chemische Pneumonitis nach einer Aspiration, es kann in die Pneumonie übergehen.
Besonderheiten der Pneumonie - Prädisposition zur Aspiration, subakuter
oder chronischer Verlauf, stinkendes Sputum, Abszessbildung.
4 Stadien:
- Anaerobische Pneumonitis. Trockener Husten, Fieber.
-Anaerobische nekrotisierende Pneumonie. Die Patienten sind toxisch,
haben produktiven Husten. Rö-Bild zeigt kleine (bis 2 cm) Kaverne.
- Lungenabszess
- Empyem. Es kann die Komplikation der drei frügeren Stadien sein.
Micro. Material ist nur BAL geeignet, da die normale oropharyngeale Flora Anaeroben enthält.
Keime - Fusobaterium nucleatum, Peptostreptococcus, Prevotella, Bacteroides species.
Therapie - Tazobac oder Metronidazol + Ampicillin.
Mems.
Die häufigsten Erreger nach HTx (und anderer Immunsuppression) -- Pneumokokken, Mykoplasmen, Hämophilus.
Verschiedene Verschattungsmuster einer Pneumonie:
1). Lappenpneumonie (Lobärpneumonie) - z.B. Pneumokokken. Man sieht oft ein positives Bronchogramm.
2). Lobuläre Pneumonie - z.B. Staph. aureus. Eine fleckig konfluirende Pneumonie ohne Luftbronchogramm.
3). Interstitielle Pneumonie - z.B. Pneumocystis jirovecii, Viruspneumonie) - bilaterale kleinförmige Verdickung.
Streptococcus pneumonie. Rö -- 1). Lappenpneumonie 2). positives Bronchogramm.
Klebsiella pneumonie. Rö -- 1). Volumenzunahme (Vorwolbung des interlobiums). 2). 70% Erguss.
Staphylokokken. Rö -- 1). Bronchopneumonie 2). häufig Kaverne.
Pseudomonas Rö -- 1). Nekrosen und Kavitation ist häufig.
Early und late-onset-VAP -- früh auftretende VAP - während der ersten 4
Beatmungstage. Haemophilus influenza, Str. pneumonie, Staph. aureus.
spät auftretende VAP - Pseudomonas aeruginosa, Acinetobakter, MRSA. deutlich schlechtere Prognose.
Neuer Name von Pneumocystis carinii -- Pneumocystis jiroveci
Neuer Name von Clamydia pneumoniae -- Clamydophila pneumoniae
Keime bei Aspiration vom oropharyngealen Inhalt -- Streptococcus pneumoniae, Haemophilus influenzae, GN Bacilli, Anaeroben.
Erreger einer Pneumonie bei COPD -- H. influenza, S. pneumonie.
Erreger einer ambulant erworbener Pneumonie -- S. pneumonie in 60%, 3. Stelle - H. influenzae.
AB-Therapie einer nosokomialen Pneumonie -- Beta-Lactam, odten in
Kombination mit Aminoglykosid oder Vancomycin. Bei V.a. Aspiration -
gegen Anaeroben (Metronidazole, Clindamycin).
Streptococcus pneumonie, empirische AB -- Ceftriaxone oder
Levofloxacine. Wenn sensible zu Penicillin, dann mit Penicillin G oder
Amoxicillin.
H. influenzae. Therapie -- Cefalosporine der dritten Generation (Cefuroxime). Azithromycin. 50% sind resistent zu Ampicillin.
Bei Serratia ist das Sputum -- rot (Pseudohämoptysis).
Erreger der nosokomialen Pneumonie -- Pseudomonas aeruginosa, Enterobacteriacae.
Pseudomonas aeruginosa. AB -- Kombination Amynoglikoside (Amikacin) + Imipenem (oder Meropenem)
Stenotrophomonas maltophilia. AB -- Kombination trimethoprim/sulfamethoxazole und ticarcillin/clavulanate
Symptome. Legionella pneumophilia. Besonderheiten -- Fieber 40 C. Durchfall.
|
|
|