Arrhythmien
Der
normale Sinusrhythmus wird in Sinusnoten generiert. Dann geht der
Impuls durch Bahnen zum AV-Knoten. Von hier durch His-Bündel, Schenkel
und Purkinje-Fiber verbreitet sich die Erregung zum Ventrikel.
Man unterscheidet Bradikardien (<60/min) und Tachykardien (>100/min).
Mechanismus der Entstehung von Arrhythmien
Bradikardien
können physiologisch oder pathologisch sein. Die pathologischen
Bradikardien entstehen entweder durch Dysfunktion des Sinusknoten (sick
sinus syndrom) oder durch Block im AV-Knoten. Das Problem kann im
Knoten selbst oder außen (Medikamenten) liegen.
Die Mechanismen von Tachykardien
sind mehr vielseitig. Sie entstehen entweder durch pathologisch
schnelle Erregungsausbildung (sowohl in Sinusknoten als auch woanders)
oder durch Störungen der Erregungsleitung.
I. Störungen der Erregungsausbildung:
1). Autorhythmie:
- Gesteigerte normale Autorhythmie in Sinusknoten (wie bei
Sinustachykardie) oder in den anderen Stellen der Reizleitungssystems
(wie bei idiopatischer Ventrikulartachykardie).
- anormale Autorhythmie - ektopische atriale Tachykardie, accelerated
junctional rhythm, einige idiopatische Ventrikulartachykardien
2). Getriggerte Aktivität:
- early after-Depolarisation - wie bei Torasades de pointes
- delayed after-Depolarisation - wie bei Digitalis-induzierter Tachykardie
II. Störungen der Erregungsleitung:
1). Ektopische Entweichung der Leitung bei Block.
2). Unidirektionale Block und Re-entry.
3). Andere (reflection, phase 2 reentry, and anisotropic reentry).
Klinik
Die Symptome durch Arrhythmien sind sehr unterschiedlich von asymptomatischen bis Synkopen oder sudden cardiac death.
Therapie.
2 primäre Ziele:
- Symptome vermindern und Lebensqualität verbessern
- das Leben verlängern.
Vaughn-Williams Klassifikation
Klass I
Klass II
Klass III
Klass IV
Bei
Patienten mit KHK müssen Medikamenten Klasse I vermieden werden, denn
sie haben einen proarrhythmogenen Effekt und negative Inotropie. Nur
Klass II verlängert das Leben der Patienten.
Tachykardien
I. Premature Complexes
Extrasystolen
können vom Vorhof, AV-Knoten, Ventrikel kommen. Sie sind am
meisten asymptomatisch und brauchen keine Therapie.
1). Atrial Premature Complexes.
Auf der EKG kann man QRS-Komplex sehen, mit P-Zacke, die anders ist als
eine normale P-Zacke. P-Zacke kann zusammen mit T-Zacke sein
(Verbrannte P-Zacke). Die Erregung erreicht Sinusknoten und erregt ihn.
Als Folge kommt incomplete compensatory pause. Die Therapie ist nicht
notwendig.
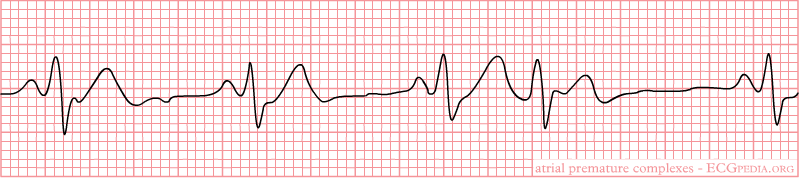
Vorhofextrasystole.
2). Multifocal Atrial Tachycardias.
Chaotic atrial tachycardias. Die P-Zacken sind anders. Diese HRSt kommt
bei älteren Menschen vor und braucht die Therapie der unterliegenden
Krankheit.
3). AV Junctional Premature Complexes.
Extrasystolen von AV-Knoten. Auf der EKG ist ein normaler QRS-Komplex
ohne P-Zacke zu sehen. Manchmal kommt ein inverted P-Zacke nach dem
Komplex.

Nach P-Zacke unterscheidet man 3 Extrasystolen.



Obere Mittlere Untere
AV-Extrasystole
4). Ventrikuläre Extrasystolie.
Sie kommen bei den Patienten mit Herzkrankheiten vor. Auf der EKG ist
ein weiter deformierter QRS-Komplex ohne P-Zacke zu sehen. Die Erregung
erreicht nicht Sinusknoten (wegen pathologischen Prozessen auch im
AV-Knoten), deswegen kommts es zur vollständigen Kompensatorpause.
Die ventrikuläre Extrasystolen treten alleine auf, können aber als
Bigeminie (1 von Sinusknoten, 1 von Ventrikel) oder Trigeminie (2 von
Sinusknoten, 1 Extrasystole).
Die haüfigen Extrasystolen (>5/min) sind mit erhöhten Mortalität und
sudden cardiac death verbunden. Medikamentöse Elimination der
Extrasystolen verringern nicht die Letalität. Medikamentöse Therapie
wird für Verbesserung der Symptomen verwendet. Man kann mit
Katheterablation den Herd zerstören und verringern Mortalität.
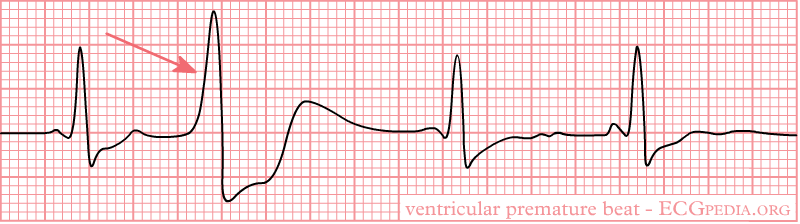
Ventrikuläre Extrasystole.
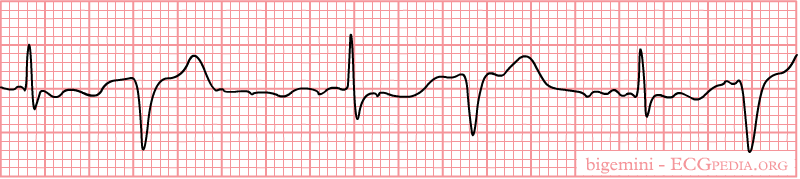
Bigeminie.
Bei häufigen ventrikulären Extrasystolen wichtig das Risiko des
plötzlichen Herztodes. Hier spielen folgende Faktoren eine Rolle:
familiäre Anamnese (Ertern an Herzerkrankungen verstorben im Alter bis
60 Jahre), EKG-Veränderungen (QT-Verlängerung) und LV-Funktion. Wenn
alles gut, dann nur ß-Blocker nehmen.
II. Sinus Tachykardias
1). Physiological sinus tachycardia.
Sie kommt bei physiologischer (Angst, Sport) oder pathologischer Stress
(Fieber, Hypotension, Thyreotoxikosis, Hypoxämie, HI) vor.
2). Inappropriate sinus tachycardia (IST).
Bei minimaler Anstrengung kommt es zu schneller nicht adäquater
Tachykardie. Sie ist meist symptomatisch (Angst, Dyspnea, Schwäche).
Man kann zuerst ß-Blocker oder CA versuchen, dann Katheterablation. Sie
kommt selten vor.
III. Paroxysmal supraventricular Tachycardias
1). Sinus Nodal Reentry Tachycardia.
HF ist 130-140 bpm. P-Zacke ist sehr ähnlich normaler P-Zacke.
Therapie - ß-Blocker, CA, Katheterablation.
2). Atrial Tachycardias (AT).
Es gibt einen Herd der Erregung im Vorhof mit gesteigerter Automathie. 5-10% alle PSVTs.
3).
AV nodal reentry tachycardia (AVNRT). Der AV-Knoten besteht aus zwei
Bahnen, einer schnellen und einer langsamen. Man spricht von einer
dualen AV-Knoten Physiologie. Der Impuls zum Ventrikel geht über slow
pathway und zurück über die fast pathway.
50-65% aller PSVTs.
Auf der EKG sieht man regelmäßige normale enge QRS-Komplexe mit HF 120-250/min.
P-Zacke wird verbrannt von QRS-Komplexes oder kommt gleich danach.
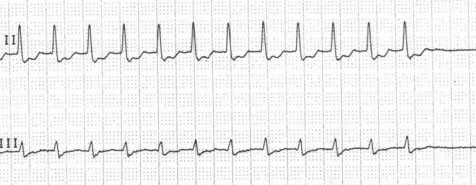
Akute Therapie - Vagalmaneuver, Adenosin, ß-Blocker, elektrische Cardioversion.
Adenosin 3-6 mg i.v. bolus schnell. Die Wirkungsdauer ist 20 sek.
Adenosin kann zur Bronchoobstruktion führen und ist bei Asthmathiker kontraindiziert.
Langfristige therapie - Digoxin, ß-Blocker. Katheterablation (Zerstörung der "slow" pathway).
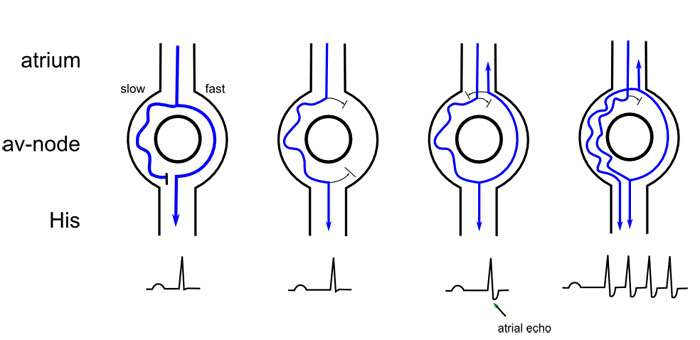
P-Zacke kann in QRS versteckt sein oder gehr
gleich nach QRS (pseudo-R' Zacke). Bei normalem Rhythmus verschwindet
diese Zacke. Es ist wichtig, zu unterscheidet AVNRT und AVRT. Bei AVRT
P-Zacke liegt in der Mitte zwischen QRS Komplexen (T groß und spitzig
oder doppelformig), bei AVNRT - von QRS verbannt oder direkt danach
(weil der Reentry Weg kürzer ist).

4). AV Reentry Tachykardie (AVRT). Es gibt eine akzessorische Bahn (pathway).
Atrio-ventricular
Re-entry Tachycardias are somewhat similar to AVNRT. An important
diffence however is that an accessory bundle is present in AVRT. This
accessory bundle connects the atria and ventricles, thereby bypassing
the AV node. The most common type of accessory bundle is a bundle of
Kent. AVRTs can result from abnormal retrograde conduction (from
ventricles to the atria) and anterorade conduction (from atria to
ventricles). This results in two type of circular tachycardias:
- Orthodrome AV Re-entry Tachcardia (conduction retrogarde through the accessory bundle). Usually a narrow QRS complex preceded by a p-wave.
- Antidrome Atrioventricular Re-entry Tachcardia (anterogarde
conduction through the abnormal accessory bundle). The ECG shows wide
QRS complexes followed by retrograde P-waves. The RP-time is >>
100ms.
- Concealed Bypass Tract
Mapping und Ablation sind effektiv in 95% der Fälle.
5). Wolff-Parkinson-White (WPW) Syndrome and related preexcitation syndromes.
Es gibt 3 Varianten der Tachykardien:
1. orthodromic reciprocating. Die Erregung geht durch AV-Knoten ganz
normal und dann durch pathologische Bahn zum
2. antidromic reciprocating - antegrad durch akzessorische Bahn und retrograd durch AV-Knoten
3. atrial flutter/fibrillation. Die Ventrikel werden durch akzessorische Bahn und AV-Knoten erregt.
EKG - delta-wave.
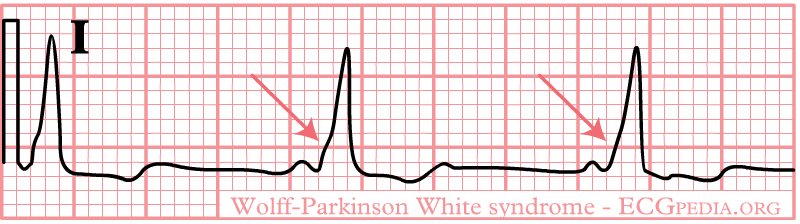
VHF bei WPW. Bei stabiler Hämodynamik - procainamide. Bei Instabilität - dringende CV.
Digoxin und Verapamil sind kontraindiziert, weil sie parodoxal die
Lietfähigkeit in akzessorischen Bahnen steigt, was zur Hypotension oder
cardiac arrest führen kann.
Katheterablation ist die Therapie der Wahl.
IV. Vorhofflattern und Vorfohflimmern.
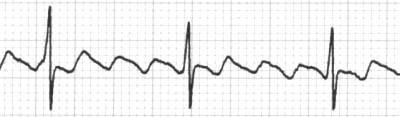

V. Ventricular tachykardias
1). VTs
Man
unterscheidet monomorphe und polymorphe VTs. Monomorphe sind vor allem
durch Narbe von einem alten Myokardinfarkt bedingt, polymorphe - durch
akute Ischämie.
Sustained VT dauert > 30 sec und ist hämodynamisch relevant.
Nonsustained < 30 sec.
Unterschied zwischen SVTs:
- AV-Dissoziation (keine P-QRS-Beziehung).
-Schmaler QRS.
- Josephson-Zeichen: Knotung/Kerbung am absteigenden Schenkel der S-Zacke
- Brugada-Zeichen: zeitlicher Abstand R-Gipfel bis S-Tal gro?er als 70 ms
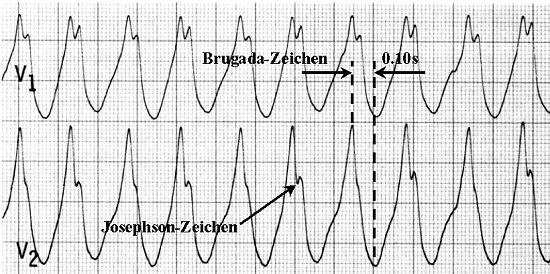
Die
Therapie ist vor allem Implantation des ICD mit oder ohne Amiodaron.
Zum Kupieren benutzt man auch Procainamide. Es ist nicht für eine
langfristige Therapie wegen negativer Inotropie empfohlen.
2). Kammerflutter
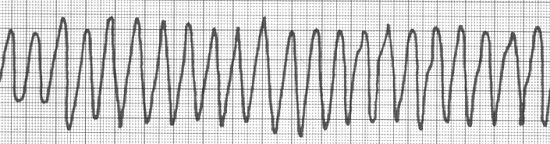
3). Kammerflimmern
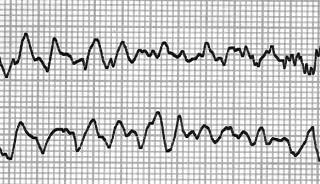
4). Accelerated idioventricular Rhythm
5). Torsades de Pointes.
Wenn polymorphe VT während der QT-Prolongation auftreten, dann kommt es
zur Torsades de Pointes. Klinisch können Synkopen auftreten.
Therapie ist anders, als von anderer polymorphen VTs - Magnesium, pacing, isoproterenol.
Implantation ist empfohlen.
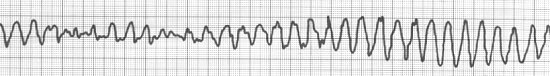
6). Nonparoxysmal Junctional Tachycardia (accelerated junctional rhythm).
Schmaler QRS ohne P-Zacke ist zu sehen auf EKG.
Sie treten bei MI, Digitalis-Intoxikation, postoperativ auf.
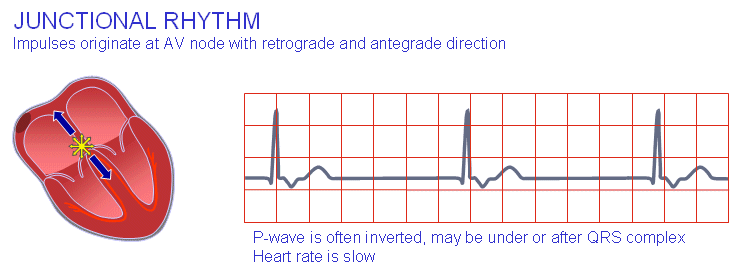
Bradykardien
Die Ursache der Bradikardie ist entweder Sinusknotendysfunktion oder AV-Block.
I. Sinus node dysfunction (SND)
Die Funktion des Sinusknotens verschlimmert sich mit Alter. SND kann sich manifestieren:
- Sinusbradikardie
- Perioden der Bradikardie und Tachykardie (Synonym - bradikardie-tachykardie-syndrom)
- VHF
- "chronotropic incompetence" - nicht adäquate Antwort auf Stress
- sinoatrial exit block. Nur II. Grad kann man auf EKG sehen. I. und III. Grades kann man nicht sehen.
Typische Symptomen - Schwäche, Verwirrtheit, Syncope.
Diagnostik.
-
Langzeit-EKG.
-
Carotis sinus massage. Positives Zeichen - 3 sec Pause bei 5 sec unilateraler Massage.
SND geht oft mit Carotis sinus syndrome einer. Das ist aber nicht gleich.
- intrinsic heart rate - rate nach Blockade des vegetativen Systems
(propranolol 0,2 mg/kg i.v. oder atropine (0,04 mg/kg). Normal
intrinsic heart rate - 118,1 - (0,57 x age). Bei SND < 80/min.
Therapie - SM.
II. Atrioventricular Block
Der Block kann in rechtem Vorhof, AV-Knoten oder His-Purkinje System sein.
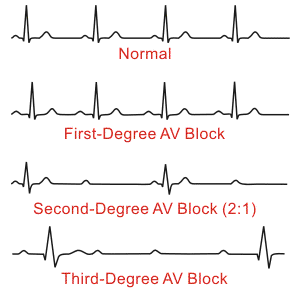
I. Grades. PR>0.2 sec vor jedem QRS.
II. Grades Mobitz I. PR verlängert sich und dann QRS-Komplex fällt aus (Wenckebach phenomenon).
II. Grades Mobitz II. QRS fällt aus ohne PR-Verlängerung. Das ist viel
gefährlicher. Das Probem liegt in His-Purkinje System und führt oft zur
kompletten AV-Block mit sehr langsamen Ventrikularrhythmus.
Wenn zwei oder mehr Erregungen aus Sinusknoten erreichen nicht
Ventrikel, es ist die Indikation zur SM-Implantation.
III. Grades. Keine Erregung von Sinusknoten erreicht Ventrikel.
Eketrophysiologische Untersuchung und Katheterablation
Mems
2 Mechanismen von Tachykardien
--- Sie entstehen entweder durch pathologisch schnelle
Erregungsausbildung (sowohl in Sinusknoten als auch woanders) oder
durch Störungen der Erregungsleitung.
Intrinsic
heart rate - rate nach Blockade des vegetativen Systems (propranolol
0,2 mg/kg i.v. oder atropine (0,04 mg/kg). Normal intrinsic heart rate
- 118,1 - (0,57 x age). Bei SND < 80/min
QRS bei junctional escape rhythm (von Hisbündel) - schmal
QRS bei ventricular escape rhythm (von Purkinje Fiber, bei Hisbündel-Block) - weit.
- Josephson-Zeichen: Knotung/Kerbung am absteigenden Schenkel der S-Zacke
- Brugada-Zeichen: zeitlicher Abstand R-Gipfel bis S-Tal gro?er als 70 ms Unterschied zwischen SVT und VTs.