Akutes Nierenversagen
Akutes Nierenversagen - Creaanstieg.
3 Typen von ANV.
Prärenales ANV. Bei dem Abfall der Durchblutung der Nieren kommt es zur
Senkung der GFR und Oligurie. Die Durchblutung kann bis 20% von Norm
herunterfallen. Diese Oligurie ist reversibel und keine Nekrosen in Tubuli. Wenn die Durchblutung
unter 20% ist, kommt es zur Nekrose der tubulären Zellen und renalem
ANV.
Ursachen für renales ANV:
1). Glomerulus - Gromerulonephritiden.
Pathogenese. Es kommt zur Ig-Verlagerung in den Glomerulen -->
Proliferation des Mesangiums --> Infiltration mit Entzündungszellen
--> Verletzung des Basalmembrans --> Protheinurie, Hämaturie.
2). Tubuli - a) Ischämie - es kommt zur Nekrose der Tubulizellen und sie rutschen in den Tubulus und blockieren ihn.
b) Toxine (Tetracyclin, Ethylenglikole) - genauso rutschen die Zellen
in den Tubulus und blockieren inh. Wenn das Basalmembran intakt ist,
dann in 10-14 Tage kann zur Regeneration kommen.
3). Interstitium (allergische Nephritis, Pyelonephritis).
Postrenales ANV. Bei der einseitigen Obstruktion übernimmt die Funktion die zweite Niere.
Akute renale Niereninsuffizienz (akute kidney injury).
2 Ursachen:
1). Ischämie. Ischämie --> Nekrose der Epithelzellen in Tubuli
--> apikale Teile gehen in Urin (granulierte Zylinder) -->
Obstruktion von Tubuli --> Urin geht in Interstitium.
2). Toxine:
- Aminoglykoside, Amphotericin B
- Kontrastmittel
- Schwermetalle - Quecksilber, Cisplatin
- Ethylenglykol
- Myoglobin, Hämoglobin.
Pathologie.
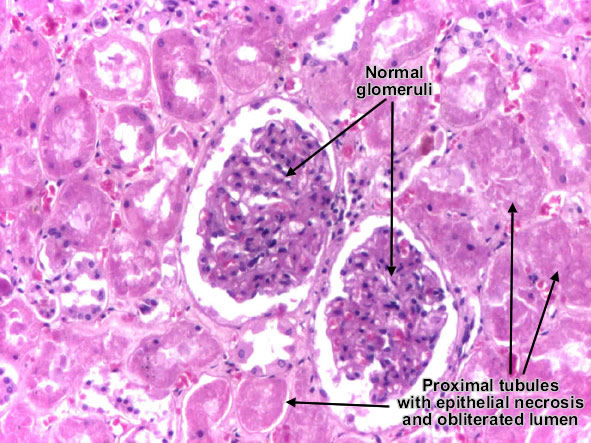
Ischämische akute renale Niereninsuffizienz:
- Makro - Nieren sind geschwollen, Kortex blass
- epithelium in Tubuli flach, Lumina ist erweitert, granulierte Zylinder
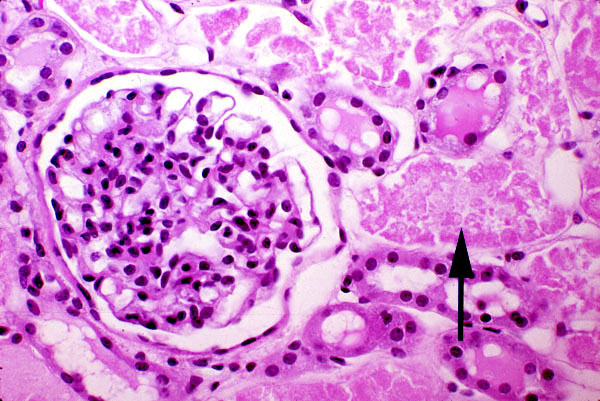
Toxische akute renale Niereninsuffizienz:
- mehr Nekrosen
2 Untersuchung zur Unterscheidung zwischen prärenalem und renalem ANV:
1). Fraktionierte Na-Ausscheidung (Na-Ausscheidung/GFR).
> 1% - renales (Na wird nicht in den geschädigten Tubulen rückresorbiert).
< 1% - prärenales (Na wird rückresorbiert).
2). Urinsediment
- renales - braune granulierte Zylinder (abgestorbene Tubulizellen)
- prärenales - unauffällig.
Na ist nicht geeignet. Bei prärenalem kommts es zur konzentriertem Urin
(Na hoch) und bei renalem kommt es zur Störung der Wasserrückresorbtion
--> Na niedrig.
Die Hauptproblemen (Komplikationen) bei ANV:
- Überwässserung (Lungenödem, Hirnödem)
- Hyperkaliämie
- metabolische Azidose (H wird nicht ausgeschieden).
Metabolische Azidose bei ANV. Der Körper produziert 50 mmol Sären
mehr als Basen. Diese Säuren werden durch die Niere ausgeschieden. Die
Buffer im Blut können 1000 mmol Säure puffern und Phosphaten der
Knochen auch 1000 mmol.
Nierenersatztherapie
Bei
den Patienten mit ANV kamen zuerst eine intermittierende Hämodialyse
und peritoneale Dyalyse zur Verwendung (wie bei Patienten mit CNV).
1997 wurde Methode Hämofiltration für die Patienten mit Diuretika-resistentem Ödem beschrieben.
Aktuell ist die kontinuierliche Hämofiltration die Maßnahme erster Linie bei ANV.
Bei den Patienten ohne MOV verwendet man auch intermittierende Hämodialyse.
Unterschied zwischen Hämofiltration und Hämodialyse
Die
zwei Methoden sehen ähnlich aus. Allerdings ist die Zusammensetzung des
zurückfließenden Blutes sehr unterschiedlich. Man verwendet
unterschiedliche Filter - Hämofilter oder Dialyzer.
Bei Hämodialyse
fließt das Blut in eine Richtung, während die Flüssigkeit fließt in
eine andere Richtung. Die Molekuler diffundieren nach
Konzentrationsgradient. Na-Konzentration in der Dialyse-Flüssigkeit ist
gleich wie im Plasma, Kalium-Konzentration ist deutlich niedriger.
Diese Flüssigkeit enthält kein Harnstoff, Crea oder Phasphat. Nach
Gesetz der Diffusion diffundieren kleine Molekuler gut, größere
schlechter. Das Clearance von Phosphat ist fast null, deswegen ist
Hyperphosphatämie immer Problem bei diesen Patienten.
Bei Hämofiltration
kommt es zur Diffusion des Wassers und veschiedenen Stoffen mit MM <
20 000 durch semipermeables Membran. Bei Hämofiltration werden Crea,
Harnstoff und Phosphat in gleicher Menge eliminiert, deswegen kann zur
Hypophasphatämie kommen (Diät korrigieren). Die große Molekuler
(insulin, heparin, vancomycin, myogloben) werden im Gegensatz der
Dialyse auch entfernt. In den normalen Nieren passiert Rearbsorbtion
des Filtrates. Bei Hämofiltration fleißt stattdessen die Flüssigkeit in
den distalen Schenkel. Die Zusammensetzung ist Na 140, kein K, Ca 1,6,
Mg 0,75, Cl 101, Lactat 45, Glucose 11. Wenn man keine Wasserentfernung
braucht, dann fließt die Flüssigkeit mit gleicher Geschwindigkeit, wie
es rauskommt. Sonst wird weniger Flüssigkeit gegeben.
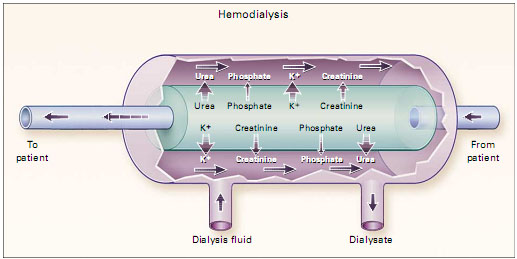

Fig.1. Hämofiltration und Hämodialyse.
Verschiedene Formen der Nierenersatztherapie.
Continuous
arteriovenous Hämofiltration. Das Blut fließt von A. femoralis unter
Blutdruck. Es gibt keine Gefahr der Luftembolie, da das Blut fließt im
System unter Drick. Nachteile:
- es kann zum grossem Blutverlust kommen
- Fluss ist abhängig von RR
Continuous arteriovenos Hemodialysis with Filtration.

Fig. 2. Verschiedene Formen der Nierenersatztherapie.
Continuous venovenous hemofiltration.
Continuous venovenous hemodialysis with filtration.
Hämofiltration
entfernt theoretisch alle Ionen von Plasma. Diese Ionen müssen ersetzt
werden. Es ist unmöglich, solche Zusammensetzung zu nachvollziehen.
Deswegen verwendet man für Bikarbobat Lactate. Das Lactat verwandelt
sich dann in Bikarbonat. Das aber nicht der Fall bei den Patienten mit
Lactateazidose. In diesem Fall kommt es zur Verschlechterung der
Laktatazidose. Das Bikarbonat muss direkt ersetzt werden.
Quellen:
1). L.G.Forni. Continuous hemofiltration in the treatment of acute renal failure. NEJM.
Mems.
Ursachen für renales ANV --
1). Glomerulus - Gromerulonephritiden.
2). Tubuli - a) Ischämie - es kommt zur Nekrose der Tubulizellen und sie rutschen in den Tubulus und blockieren ihn.
b) Toxine (Tetracyclin, Ethylenglikole) - genauso rutschen die Zellen
in den Tubulus und blockieren inh. Wenn das Basalmembran intakt ist,
dann in 10-14 Tage kann zur Regeneration kommen.
3). Interstitium (Pyelonephritis).
2 Untersuchung zur Unterscheidung zwischen prärenalem und renalem ANV:
1). Fraktionierte Na-Ausscheidung (Na-Ausscheidung/GFR).
> 1% - renales (Na wird nicht in den geschädigten Tubulen rückresorbiert).
< 1% - prärenales (Na wird rückresorbiert).
2). Urinsediment
- renales - braune granulierte Zylinder (abgestorbene Tubulizellen)
- prärenales - unauffällig.
Na ist nicht geeignet. Bei prärenalem kommt es zur konzentrierten Urin
(Na hoch) und bei renalem kommt es zur Störung der Wasserrückresorbtion
--> Na niedrig.
Blutfluss und Dialysatfluss Verhältnis? -- der Dialysatfluss sollte 2 bis 3 mal so groß wie der Blutfluss sein.
Akutes Nierenversagen. Welche Zylinder? -- braune granulierte Zylinder (apikale Teile der Epithelzellen)
Glomerulonephritis. Welche Zylinder? - Erythrozytenzylinder
Pyelonephritis. Welche Zylinder? -- Leukozytenzylinder